Une bombe radiologique, aussi appelée « bombe sale » est une bombe conventionnelle, entourée de matériaux radioactifs destinés à être répandus sous forme de poussières lors de l’explosion.
L’explosion d’une bombe sale se traduit donc par des phénomènes thermiques (brûlures), mécaniques (blessures), équivalents à ceux d’une bombe conventionnelle, mais aussi par des phénomènes radiologiques destinés à contaminer une zone géographique et les personnes présentes, par des radiations directes (premier effet) et l’ingestion et l’inhalation de matériaux radioactifs (deuxième effet). Elle fait donc partie des « Engins Explosifs Improvisés (EEI [1]) » au même titre que ceux qui sont chargés de produits chimiques ou biologiques (NRBC). Nous avons déjà abordé dans ce blog [2] la signification du « e (explosif) » ajouté à NRBC pour former le NRBCe.
De quoi est-il question ?
La mise au point d’une bombe atomique est d’une extrême difficulté et ne peut se faire qu’à un niveau étatique.
En revanche, si la fabrication d’un explosif n’est pas très difficile, lui adjoindre des éléments radioactifs peut se révéler être un peu plus compliqué : il faut trouver une source radioactive et savoir comment la manipuler…. Ce type d’explosif pourrait donc être utilisé par une organisation terroriste d’un certain niveau scientifique comme par exemple la secte Aum, laquelle, en 1995, a pu organiser les attentats au gaz Sarin dans le métro de Tokyo [3]. Une bombe sale servira avant tout à provoquer la peur : peur de l’inconnu, de l’invisible, de l’atome.
L’explosion d’un tel engin ne peut pas provoquer d’onde de choc destructrice comme dans le cas d’une bombe atomique puisqu’il n’y a pas de réaction de fission, ni de fusion. En revanche, si elle peut être à l’origine de blessures et de brûlures comme dans toute explosion, elle est accompagnée d’une dispersion d’éléments radioactifs (généralement des déchets nucléaires provenant de laboratoires ou d’hôpitaux…), comme par exemple le cobalt 60, le strontium 90, le césium 137, l’iridium 192, le polonium 210, le radium 226, le plutonium 238, l’américium 241, le californium 252…
La contamination radioactive
Il ne faut pas confondre l’irradiation, au cours duquel l’objet ou l’être est soumis à un rayonnement ionisant, et la contamination par des poussières radioactives capables de se déposer sur les surfaces, y compris les surfaces corporelles des personnes se trouvant à proximité.
Peu concentrés ces éléments ne sont généralement pas capables de provoquer des syndromes d’irradiations aiguë suivis de la mort comme dans le cas d’une bombe atomique. En revanche, c’est la répartition des poussières radioactives qui est inquiétante, car elles peuvent pénétrer dans l’organisme humain et y produire des effets délétères. Il s’en suit que le nombre de victimes potentielles est bien plus élevé que celui les personnes touchées physiquement par l’explosion.
Sans oublier les effets de panique ainsi que les effets économiques indirects entraînés par les actions de décontamination ayant pour but de d’éliminer la contamination radioactive durable, sur les infrastructures critiques par exemple.
La contamination externe peut pénétrer dans l’organisme et entraîner des conséquences à long terme, généralement des cancers. De plus, elle peut être à l’origine de contaminations secondaires, en particulier des premiers secours et des agents hospitaliers.
La contamination peut se propager dans l’atmosphère en fonction de l’humidité et des conditions météorologiques : les particules les plus lourdes retombent sur le sol près du point d’émission tandis que les plus légères peuvent diffuser sous forme d’aérosol. Le sol et les eaux contaminés provoquent par là même la contamination de la chaîne alimentaire : les animaux boivent l’eau des rivières, le bétail mange l’herbe, l’homme mange les animaux, etc.
On peut s’attendre à ce que certains patients souffrent de blessures dues à l’explosion. Ils présentent alors un traumatisme mécanique ayant pour origine des fragments métalliques de la bombe ainsi que des brûlures. Si une irradiation externe provoquée par des rayonnements ionisants n’est pas à exclure, le risque de développer une maladie aiguë est très faible. La contamination externe déposée sur le corps peut alors conduire à l’incorporation au sein de l’organisme du, ou des radionucléides. Lorsque les isotopes sont incorporés dans un individu, ils se concentrent dans certains organes comme les os, la thyroïde, le tube digestif, le foie et le système nerveux central et favorisent l’apparition de cancers par des lésions de l’ADN.
N’oublions pas que certains produits radioactifs présentent, en plus de leur radiotoxicité, une toxicité chimique qui peut d’ailleurs constituer le risque le plus important comme c’est le cas pour les actinides, l’uranium ou le plutonium.
Mesures médicales d’urgence
Dans une publication de 2018, Rump et al. [4] nous font connaître leur position sur les mesures d’urgence à prendre dans le cas de l’explosion d’une bombe sale.
Les rayonnements ionisants n’étant pas visibles, le débit de dose local doit être évalué à l’aide d’appareils de mesure et de détection des rayonnements. Dans le cas de niveaux de dose de rayonnement élevés, les victimes doivent être rapidement évacuées de cette zone. Celles qui sont uniquement irradiées extérieurement (généralement éloignés du lieu de l’explosion) ne représentent pas de danger particulier pour les sauveteurs ou le personnel hospitalier.
Celles qui sont contaminées extérieurement par des matières radioactives (par exemple, des poussières contaminées provenant de la détonation), peuvent mettre en danger leur environnement par contamination croisée. Les membres des équipes de secours doivent se protéger, notamment en portant des vêtements de protection, une protection respiratoire (masque à filtre à particules protégeant également les yeux) et des gants. La polycombi [5]® de chez Ouvry est particulièrement bien adaptée aux personnels de premiers secours agissant dans un tel cadre. Dans le même ordre d’idée, Ouvry a développé une combinaison spécialement adaptée aux professionnels travaillant dans les centrales nucléaires : la Polynuc [6]®
Rump et al. insistent sur le type de blessures dites « combinées » = blessure mécanique/thermique + irradiation et/ou contamination radioactive). Il convient de noter que les traumatismes mécaniques peuvent entraîner une situation mettant immédiatement la vie en danger (par exemple, pneumothorax sous tension, hémorragie intra-abdominale massive…), tandis que les conséquences aiguës de l’action des rayons se développent avec une latence allant de quelques jours à quelques semaines. Même les symptômes prodromiques tels que les nausées ou les vomissements peuvent n’apparaître qu’après plusieurs heures.
Il en est de même pour l’incorporation de radionucléides, suivie de l’irradiation interne de longue durée qui ne provoqueront probablement des effets sur la santé qu’à long terme.
Comme dans toute urgence médicale, le principe « Traiter d’abord ce qui tue d’abord » s’applique ici. La préservation des fonctions vitales est toujours prioritaire. Ainsi, le triage initial doit être effectué selon les règles générales de la traumatologie. L’application de systèmes de triage spécifiques aux accidents radiologiques n’a pas de sens à ce stade très précoce, mais devrait être réservée au retriage des patients à un stade ultérieur.
Les victimes sans blessures graves et sans indications de mesures médicales urgentes doivent d’abord être entièrement décontaminées par déshabillage et rinçage de corps. Avant de commencer tout autre contrôle ou traitement médical, la décontamination doit être vérifiée par des mesures de rayonnement.
La prise de décision est plus complexe dans le cas de patients gravement blessés physiquement, car l’urgence d’un traitement chirurgical doit être mise en balance avec un transfert de la contamination radioactive dans les véhicules de secours, les salles d’urgence et les salles d’opération.
Dans le cas d’un patient présentant une indication vitale urgente pour une intervention chirurgicale (par exemple, une hémorragie intra-abdominale massive), il convient d’effectuer au moins une décontamination provisoire en déshabillant la victime avant son transport. Cette procédure simple et rapide devrait permettre d’éliminer une grande partie de la contamination radioactive qui s’est déposée sur les vêtements (70-80%).
Lorsque les radionucléides sont incorporés, ils se distribuent dans l’organisme et se déposent dans différents tissus et organes, en fonction de leur nature chimique. Leur élimination naturelle de l’organisme est variable et se fait par les mêmes mécanismes d’excrétion que pour les entités chimiques stables (non radioactives), ainsi que par décroissance radioactive. La demi-vie effective, en fonction des deux processus, varie de quelques jours (iode-131 : 7-8 jours) à quelques mois (césium-137 : 109 jours) et à des décennies (plutonium-239 : 50 ans).
La désintégration radioactive des radionucléides conduit à une irradiation prolongée et, en partie durable, du corps de l’intérieur. Sauf dans de rares cas, l’expérience montre que les doses absorbées dans un court laps de temps sont bien inférieures au seuil d’une maladie aiguë des rayons. Cependant, l’irradiation continue augmente le risque d’effets aléatoires sur la santé, tels que l’apparition future de tumeurs et d’autres pathologies.
Mesures de décontamination
Décontamination externe
La décontamination des matériels, des structures et de la peau des personnes se fera par les techniques bien connues en fonction des protocoles habituels des professionnels.
À ce propos, on citera la lingette de décontamination radiologique DECPOL RAD® [7] de chez Ouvry, particulièrement bien adaptée à ce cas de figure : composée d’un élément non-tissé 100 % viscose imprégné d’une solution dégraissante RADECOM®, elle décontamine les surfaces par « transfert » des particules radiologiques, sans surcontaminer par étalement, ni redéposition. Le liquide qui imprègne la lingette ne génère pas de surplus liquidien. La lingette est efficace sur tout type de surface ainsi que sur la peau.
La décontamination de la peau est destinée à empêcher le transfert des particules radioactives qui s’y sont déposées, à l’intérieur de l’organisme : c’est ce qui est appelé « l’incorporation ».
Décontamination interne ou décorporation
Comment extraire les radionucléides de l’organisme à l’intérieur duquel ils ont pénétré ?
Les produits
La décontamination interne permet de diminuer ou même d’éliminer les radionucléides dans le corps. On parle de « décorporation ».
- En premier lieu, le Bleu de Prusse ou bleu DI (DI : décontamination interne) est un ferrocyanure, distribué sous le nom de Radiogardase.
Cette grosse molécule chélatrice absorbe le césium 137, et le thallium en les piégeant d’une manière définitive. N’étant pas absorbée dans le sang au niveau du tube digestif, elle est éliminée avec son radionucléide dans les selles alors colorées en bleu foncé. - Le Ca-DTPA (parfois Zn-DTPA) (l’acide diéthylènetriaminepentaacétique) échange l’ion calcium moins solidement lié contre de nombreux radionucléides métalliques, parmi lesquels le plutonium 239 et l’américium 241, et accélère leur excrétion rénale.
D’autres décorporants existent chacun éliminant différents types de radionucléides.
Une fois le radionucléide identifié, le choix du bon antidote ne pose généralement pas de problème. Cependant, il n’y a pas de consensus sur le moment où il faut commencer le traitement.
Quand faut-il commencer le traitement ?
Selon l’ « approche de précaution », il faut attendre les résultats de la dosimétrie interne et ne commencer le traitement de décorporation que si une dose efficace engagée pertinente a été confirmée (> 20 mSv ou > 200 mSv, selon la norme fixée). Cette approche souligne qu’il n’est pas justifié d’exposer un patient aux effets secondaires potentiels d’un médicament tant que le besoin réel n’est pas encore clair. Selon l’ « approche urgente », il est prudent et conseillé de commencer immédiatement le traitement de décorporation, même si l’incorporation de radionucléides est seulement suspectée. Le traitement doit être interrompu lorsque les résultats de la dosimétrie interne sont disponibles et qu’il a été démontré que le traitement n’est pas pertinent.
La simulation de l’évolution temporelle de la radioactivité dans le compartiment central (sang et espace extracellulaire) résultant d’une plaie contaminée par un composé de plutonium 239 hautement soluble, montre que l’activité augmente rapidement jusqu’à la fin du deuxième jour et diminue ensuite pour atteindre des valeurs très faibles après environ 10 jours (Fig. 1).
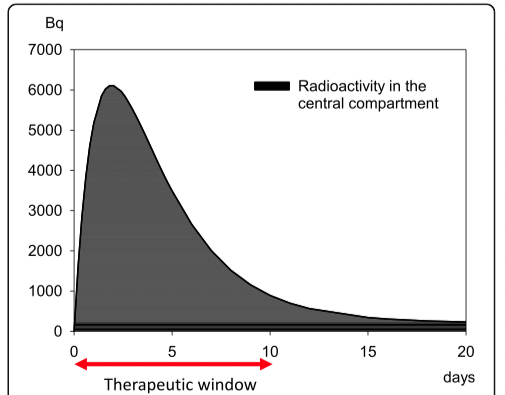
FIg. 1 : évolution de la radioactivité dans le compartiment central (sang, espace extracellulaire) à la suite d’une plaie contaminée par 37 kBq (1 μ Ci) de plutonium-239 sous forme de composé soluble. L’activité tombe à des valeurs faibles après environ 10 jours. L’agent de décorporation Ca-DTPA est distribué principalement dans l’espace extracellulaire, où il peut fixer le plutonium.
Le traitement doit donc commencer dans les 10 jours pour être très efficace : c’est la « fenêtre thérapeutique ».
Parallèlement, le plutonium-239 est redistribué dans les compartiments « profonds » tels que les os et le foie. Le Ca-DTPA, l’agent de choix pour la décorporation du plutonium-239, est distribué principalement dans l’espace extracellulaire, où il peut lier le plutonium. Ainsi, il existe une fenêtre d’opportunité pendant les 10 premiers jours après l’incident pour atteindre une efficacité thérapeutique élevée, et même pendant cette période, un retard dans l’initiation du traitement sera associé à une diminution de l’efficacité car la quantité totale de plutonium qui peut être rapidement éliminée diminue. Une fois que le plutonium a pénétré dans les compartiments « profonds », il ne peut pas être lié par le Ca-DTPA en quantités significatives.
L’efficacité thérapeutique peut être augmentée en prolongeant la durée du traitement. Cependant, les possibilités de compenser un retard dans l’initiation du traitement par une prolongation de la durée du traitement sont limitées.
L’efficacité thérapeutique maximale et les conséquences d’un retard dans l’initiation du traitement dépendent du radionucléide, de la voie d’invasion et des propriétés physicochimiques, en particulier de la solubilité des composés impliqués. Il n’est donc pas possible de donner de manière générale une plage horaire précise pour l’initiation du traitement par décorporation. En fonction de la situation, elle semble se situer dans une fourchette allant de quelques heures à plusieurs jours.
Les effets secondaires indésirables de ces médicaments sont connus mais il semble qu’ils soient relativement peu importants dans les traitements à court terme, c’est pourquoi, la stratégie de l’ « approche urgente » semble prudente et a été adoptée à l’Institut de radiobiologie de la Bundeswehr (à laquelle l’auteur de l’article appartient). Cependant, selon l’ampleur de l’incident, cette stratégie peut nécessiter un très grand nombre de doses quotidiennes d’antidotes et requiert des investissements correspondants au niveau de la préparation par les autorités responsables.
Conclusions
Les scénarios nucléaires et radiologiques peuvent être très différents en nature et en échelle. Dans le cas d’une attaque à la « bombe sale », il faut s’attendre à des patients présentant des traumatismes mécaniques et thermiques, en plus d’un nombre beaucoup plus important de victimes ayant potentiellement incorporé des radionucléides. Par conséquent, en plus d’une gestion technique et médicale appropriée sur le site de l’incident, une stratégie claire pour traiter un grand nombre de patients susceptibles d’être contaminés intérieurement est obligatoire. L’initiation précoce du traitement, même sur la base d’une simple suspicion d’incorporation de radionucléides, selon la stratégie de « l’approche urgente », semble judicieuse d’un point de vue médical mais nécessite une politique exigeante de stockage des antidotes.
Bibliographie
Rump A., B. Beker, S. Eder, A. Lamkowski, M. Abend, M. Port. Medical management of victims contaminated with radionuclides after a « dirty bom »attack, Military Medical Resarch (2018), 5, 2-10, https://doi.org/10.1186/s40779-018-0174-5 [4]
https://www.techno-science.net/glossaire-definition/Bombe-radiologique.html [8]