De quoi est-il question ?
Cette maladie se rencontre en Afrique occidentale ou centrale. En une semaine, ce sont plus de 120 cas qui ont été diagnostiqués dans au moins 11 pays non africains en Europe : au Royaume-Uni, au Portugal, en Espagne, en Suède, en Italie, ainsi qu’aux États-Unis, au Canada et en France. En effet, un cas a été détecté jeudi 20 mai en Ile-de-France, chez un homme de 29 ans sans antécédent de voyage dans un pays où circule le virus. Le malade est à l’isolement chez lui. La maladie est généralement bénigne, la plupart des personnes se rétablissent en quelques semaines sans traitement. La variole du singe est sensible aux vaccins et aux traitements qui ont été mis au point pour la variole, les virus étant très proches l’un de l’autre.
La maladie
Le virus responsable de la variole du singe, un orthopoxvirus cousin du virus de la variole, a été détecté pour la première fois chez des singes de laboratoire en 1958. On pense qu’il se transmet d’animaux sauvages tels des singes, des chiens de prairies ou des rongeurs à l’homme. Il existe aussi une contamination interhumaine. C’est en 1970 qu’on a mis en évidence les premiers cas de la maladie chez l’homme.
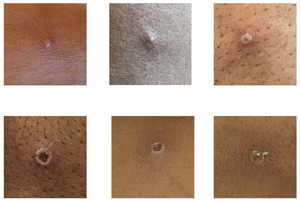
Les symptômes sont similaires à ceux de la grippe mais on constate plus spécifiquement une hypertrophie des ganglions lymphatiques et des lésions caractéristiques sur le visage, les mains et les pieds.
L’infection débute par une fièvre, souvent forte et accompagnée de maux de tête, de courbatures et de fatigue. Après deux jours environ, apparaît une éruption vésiculeuse suivie de la formation de croûtes puis leur cicatrisation. Des démangeaisons sont fréquentes. Les bulles se concentrent plutôt sur le visage, les paumes des mains et la plante des pieds. Les muqueuses sont également concernées, dans la bouche et la région génitale. L’incubation de la maladie peut aller de 5 à 21 jours. La phase de fièvre dure environ un à trois jours. La maladie, généralement bénigne, guérit le plus souvent spontanément, au bout de deux à trois semaines.
Le virus monkeypox peut être transmis par contact direct prolongé avec les lésions cutanées ou les muqueuses d’une personne malade, ainsi que par les gouttelettes (salive, éternuements, postillons…) émanant de personnes ayant des lésions buccales. En revanche, contrairement à la Covid-19, il n’existe pas de transmission par les aérosols. On peut également se contaminer au contact de l’environnement du malade (literie, vêtements, vaisselles, linge de bain…). Il est donc important que les malades respectent un isolement pendant toute la durée de la maladie (jusqu’à disparition des dernières croutes, le plus souvent 3 semaines).
Le monkeypox se distingue de la varicelle parce que, dans cette dernière, les boutons apparaissent par vagues successives sans affecter les paumes des mains ni la plante des pieds.
Les études génomiques
Elles ne sont pas encore très avancées de sorte qu’on ne sait pas trop si les souches des épidémies actuelles sont apparentées avec les souches africaines, ni si elles sont reliées entre elles. Sur les 5 cas des Etats-Unis (1 à New-York, 1 en Floride, 2 en Utah et 1 cas confirmé dans le Massachusetts), celui du Massachusetts, correspond à celui identifié au Portugal et c’est celui qui circule en Afrique de l’Ouest. Les 5 personnes atteintes ont voyagé hors des États-Unis, mais pas en Afrique ou la maladie est endémique.
La recrudescence actuelle du nombre de malades serait-elle due à une mutation soudaine qui aurait permis au virus de se transmettre plus facilement chez l’homme ? Cette hypothèse semble peu probable puisque le virus de la variole du singe est un virus à ADN qui possède de bien meilleurs systèmes de réparation des mutations que les virus à ARN comme le SARS-Cov-2.
Le fait que le virus de la variole du singe ait été détecté chez des personnes n’ayant aucun lien apparent les unes avec les autres laisse penser qu’il a pu se propager silencieusement ce qui est qualifié de « très préoccupant » par les spécialistes des poxvirus. Si les signes cliniques habituellement observés lors d’une variole du singe, comme la présence des lésions cutanées, n’apparaissent plus pour laisser la place à des infections asymptomatiques, le virus serait très difficile à dépister.
Quelles sont les inquiétudes ?
C’est cette propagation rapide hors de son lieu d’endémie qui met les scientifiques en état d’alerte.
Les faits qu’il ne se transmette pas aussi facilement d’une personne à l’autre et sa parenté avec le virus de la variole modèrent les craintes car il existe déjà des traitements et des vaccins pour enrayer sa propagation. Ainsi, si les scientifiques sont inquiets, tout nouveau comportement viral étant alarmant, ils ne sont pas paniqués pour autant.
Quels sont les malades ?
Une autre question se pose : pourquoi presque tous les groupes de cas incluent des hommes âgés de 20 à 50 ans, dont beaucoup sont gays, bisexuels ou ayant eu des relations sexuelles avec des hommes. Il semble que l’activité sexuelle constitue un facteur déterminant : peut-être le virus a-t-il été introduit par hasard dans une communauté gay ou bisexuelle et qu’il continue d’y circuler ? Mais rien n’indique que la maladie ne puisse pas se répandre en dehors de ces communautés.
Stratégies de confinement
Les scientifiques surveillent de près la variole du singe depuis que la campagne d’éradication de la variole, son cousin, a pris fin avec la disparition du virus en 1980. Avec la disparition de la variole, la vaccination antivariolique a été abandonnée. Or, celle-ci maintenait le monkeypox à distance.
Chaque année qui s’est écoulée depuis l’éradication de la variole a vu augmenter la population dont l’immunité à ces virus était affaiblie ou nulle. Les personnes nées avant 1977 qui ont été vaccinées contre la variole peuvent être encore partiellement protégées ce n’est pas le cas de ceux qui n’ont jamais été vacciné.
Quelques flambées épidémiques ont alors eu lieu. La République démocratique du Congo, par exemple, est aux prises avec le monkeypox depuis des décennies, et le Nigeria connaît une importante épidémie, avec environ 500 cas suspects et plus de 200 cas confirmés, depuis 2017, date à laquelle le pays a signalé son premier cas après plus de 39 ans sans malades. Les États-Unis ont également signalé une épidémie en 2003, lorsqu’une cargaison de rongeurs en provenance du Ghana a propagé le virus à des chiens de prairie de compagnie dans l’Illinois et infecté plus de 70 personnes.
Le vaccin antivariolique
Par mesure de précaution contre le bioterrorisme, un grand nombre de pays conservent une réserve de vaccins contre la variole, ainsi qu’un traitement antiviral considéré comme très efficace contre le virus.
À titre d’exemple, deux vaccins contre la variole autorisés par la FDA peuvent être utilisés : l’ACAM 2000 un vaccins vivant atténué et le Jynneos, un vaccin vivant non réplicatif, plus sûr en particulier pour les immunodéprimés. Cependant, ces traitements ne seraient probablement pas déployés à grande échelle. Les professionnels de la santé utiliseraient plutôt une méthode appelée « vaccination en cercle » pour contenir la propagation de la maladie : il s’agirait de vacciner les contacts étroits des personnes qui ont été infectées par le virus de la variole du singe afin de couper toute voie de transmission.
Que faire en présence d’un malade ?
Le patient doit porter un masque chirurgical, se désinfecter les mains et leurs lésions cutanées recouvertes.
Les stratégies de protection et surtout de transport des patients contaminés sont similaires à celle de la COVID-19. L’utilisation du système Air’Protec est tout à fait approprié au transport des patient afin de stopper la contamination par les sécrétions buccales. Le soignant doit porter un masque FFP2 bien ajusté, des lunettes, des gants en cas de contact avec les lésions et porter une surblouse. Les surfaces seront désinfectées avec de l’hypochlorite de sodium à 0,5 %
Le diagnostic est réalisé par test PCR sur un prélèvement cutané (biopsie ou écouvillonage des pustules)
Conclusion
La variole du singe est connue et bien surveillée. Elle s’étend hors de sa zone habituelle d’infection en Afrique pour des raisons encore inexpliquées. Elle peut donner des formes graves chez les patients immunodéprimés ou des formes périnatales chez les nouveaux-nés Cependant, sa protection par le vaccin antivariolique et sa sensibilité au traitement par le teicovirimat font que cette maladie n’inspire pas pour l’instant trop d’inquiétude. Les études épidémiologiques très attendues nous permettrons d’y voir plus clair dans l’évolution soudaine du virus.
Bibliographie
Nature. Monkeypox goes global : why scientists are on alert. 20 mai 2022
Coordination opérationnelle Risque épidémique et biologique : Infection au Monkeypox virus, 19 mai 2022.
« Le Progrès » du 24 mai 2022.
Auteur : Professeur François Renaud



